In Kooperation mit mehreren HNO-Kliniken (Chemnitz, Stollberg, Sana-Kliniken Leipziger Land in Borna, HELIOS Klinikum Aue) sowie mit ambulant operierenden HNO-Ärzten werden Operationen in Vollnarkose durchgeführt. Wir begleiten sie auf diesem Weg teilweise persönlich von der Diagnosestellung bis zum Ende der Therapie. Der Patient entscheidet, wo er operiert werden will.
Wir haben Spezialisten für:
- Ohr-Operationen
- Operationen an Hals und Kehlkopf
- Schilddrüsen-Operationen
- Operationen bei Schlaf-Apnoe-Syndrom
- Mandelentfernung (Tonsillektomie)
- Polypenentfernung (Adenotomie)
- Operationen an der Nase und Nasennebenhöhlen
Kopf-Hals-OP
Entfernung lateraler und medianer Halszysten
Halszysten sind mit Flüssigkeit gefüllte Hohlräume am Hals. Dabei gibt es zwei unterschiedliche Lokalisationen: Zunächst die mediane, also mittlere Halszyste. Sie liegt in fast allen Fällen unter dem Kinn in der Mittellinie mit Kontakt zum Zungenbein. Die laterale, also äußere Halszyste liegt seitlich am Hals vor dem Kopfwendemuskel. Beide sind in der Regel prallelastisch und verursachen im entzündungsfreien Zustand keinen Schmerz. Bei beiden Formen handelt es sich um zurückgebliebene Gänge aus der Embryonalentwicklung, die sich im Laufe des Lebens erneut öffnen können.
Da die Zysten zu immer wiederkehrenden Entzündungen neigen und sich von selbst nicht wieder zurückbilden, sollten sie immer entfernt werden.
OP in Vollnarkose, Klinikaufenthalt ca. 4 Tage
Speicheldrüsen-Operation
Es gibt auf jeder Körperseite drei größere Speicheldrüsen, die operiert werden können. Dabei handelt es sich um die Ohrspeicheldrüsen, die Unterkieferspeicheldrüsen sowie die Unterzungenspeicheldrüsen.
Häufigster Grund für Operationen der großen Speicheldrüsen sind gutartige Tumore. Da diese Tumore die Tendenz haben, im Laufe der Zeit zu wachsen und in seltenen Fällen auch bösartig entarten zu können, sollten sie komplett entfernt werden. Hierzu wird die Unterkieferspeicheldrüse vollständig, die Ohrspeicheldrüse meist nur in Teilen entfernt. Aber auch die Bildung von Speichelsteinen oder regelmäßige Entzündungen der Speicheldrüsen können Gründe für Operationen darstellen.
Da durch die Ohrspeicheldrüse der gesamte Gesichtsnerv verläuft, wird diese Operationen mit großer Vorsicht unter dem Mikroskop durchgeführt. Der Hauptstamm des Gesichtsnerven wird unter dem Mikroskop aufgesucht und dann in die Peripherie verfolgt. Dadurch wird der oberflächige Teil der Ohrspeicheldrüse vorsichtig vom Nerv gelöst. Schließlich wird der Tumor mitsamt dem äußeren Teil der Drüse entnommen und die Wunde verschlossen.
Die Unterkieferspeicheldrüse wird bei entsprechender Notwendigkeit fast immer komplett entfernt. Bei beiden Eingriffen wird in der Regel eine Wunddrainage eingelegt, die Blut und Wundflüssigkeit ableiten.
Die stationären Eingriffe erfordern immer eine Vollnarkose, etwa 4 Tagen Klinikaufenthalt.
Entfernung der Hals-Lymphknoten (Neck-Dissection)
Krebserkrankungen des Rachens neigen zur Absiedlung von Tumorzellen (Metastasierung). Hierbei werden über die Lymphbahnen Karzinomzellen verschleppt und lagern sich in anderen Organen ab. In der Regel sind hier als erstes die Lymphknoten des Halses betroffen. Aus diesem Grund beinhaltet die operative Behandlung von Oropharynxkarzinomen oft eine Entfernung der Lymphknoten des Halses (sogenannte Neck dissection).
Entfernung von Hauttumoren, Lipomen, Atheromen und Narben
Lipome sind gutartige Fettgeschwülste, die meist erst bei ästhetischer Störung entfernt werden. Wichtig ist die vollständige Entfernung, da sonst Rezidivgefahr besteht.
Atherome (Grützbeutel) sind verstopfte Talgdrüsen, die als kleine Knötchen im Unterhautfettgewebe tastbar sind. Meist stören sie erst, wenn sie sich entzünden. Nur die vollständige Entfernung schafft Abhilfe, allerdings kann man im entzündeten Zustand nicht operieren.
Schilddrüsen-OP am Helios-Klinikum Aue
Wenn sich in der Schilddrüse ungünstige Verhältnisse entwickeln, die sich medikamentös nicht mehr beherrschen lassen oder gar krebsverdächtige Untersuchungsbefunde erhoben wurden, muss operiert werden.
Moderne Operationsstrategien und Überwachbarkeit des Stimmbandnerven (ein sogenanntes Neuromonitoring) während der Operation verhindern in vielen Fällen einen postoperativen Stimmlippenstillstand.
Bei Chefarzt Dr. med. Stumpf am HELIOS Klinikum Aue besteht die Möglichkeit, die Schilddrüse narbenlos durch den Mund zu operieren. Er ist der einzige Operateur weit über die Grenzen des Erzgebirges hinaus, der diese OP-Methode beherrscht und seinen Patienten anbietet. Der Schnitt wird bei der transoralen Schilddrüsenchirurgie an der Innenseite der Unterlippe im Mund gesetzt und die Instrumente und eine kleine Kamera bis zur Schilddrüse vorgeschoben. Diese schonende Methode erfordert nur wenige Tage Krankenhausaufenthalt (2-5 Tage), am postoperativen Tag kann man schon wieder aufstehen. (www.wochenendspiegel.de/…)
OP im Bereich Mund, Rachen, Nasenrachen
Frenulotomie: Durchtrennung eines verkürzten Zungenbändchens
Beim Zungenbändchen (Frenulum linguae) handelt es sich um ein dünnes Häutchen aus Bindegewebe ohne Nerven. Beim verkürzten Zungenbändchen (Ankyloglossie) ist die Beweglichkeit der Zunge gestört. In Sekunden wird mit Skalpell, Schere oder Laser das verkürzte Bändchen durchtrennt (Frenulotomie). Dabei wird die Zunge mit einem Spatel leicht nach oben geschoben, um das Bändchen gut sichtbar zu machen. Die Trennung des Zungenbändchens sollte bis zum Ansatz des Bandes erfolgen, um eine größtmögliche Beweglichkeit und Anpassungsfähigkeit der Zunge zu ermöglichen. Ein ledigliches Anritzen des Bändchens sollte vermieden werden. Zudem ist die Trennung nur ein Schritt im Prozess der Behandlung. Bereits Im Vorfeld eines solches Eingriffes sollte auf mögliche Verspannungen und Blockaden geachtet werden. Auch bedarf es einer individuellen Nachsorge mit weiterer Körperarbeit, Stillberatung und/oder Logopädie.
Sollte das Zungenbändchen geschnitten oder gelasert werden?
Es gibt verschiedene Techniken bei der Trennung des Zungenbändchens. Jede hat ihre Vor- und Nachteile. Wichtig ist, dass wirklich Erfahrung und Fachwissen in diesem Bereich vorhanden sind. Nur so können auch posteriore, also weiter hinten ansetzende Zungenbändchen erkannt und vollständig getrennt werden.
Ist eine Narkose oder Betäubung nötig?
Oft haben die Eltern Angst vor dem Eingriff. Das Kind empfindet dabei jedoch keinen Schmerz und muss nur kurz festgehalten werden. Die Heilung im Mundbereich ist ausgezeichnet. Die Babys können sofort angelegt werden und trinken meist, ohne der Mutter Schmerzen zu bereiten. Beim jungen Säugling – etwa bis zum vierten Monat – ist keine Narkose nötig. Auf eine Narkose sollte auch deshalb verzichtet werden, weil die Zunge nach dem Eingriff dann taub und das Baby schläfrig wäre. In manchen Fällen kann ein Lokalanästhetikum (z.B. Benzocain-Gel oder -Paste) mit Watteapplikatoren auf beide Seiten des Frenulums aufgetragen werden. Dies kann jedoch den unerwünschten Effekt mit sich bringen, dass das Baby nach Abschluss der Behandlung möglicherweise nicht sofort effektiv an die Brust der Mutter gelegt werden kann, weil die Zunge noch teilweise betäubt ist.
Das Thema der Behandlung vom verkürzten Zungenbändchen und anderen oralen Restriktionen ist sehr komplex und muss daher individuell betrachtet werden. Wenn eine Stillbeziehung beeinträchtigt ist, ist immer auch an das verkürzte Zungenbändchen zu denken. Da eine unerkannte Ankyloglossie eine Vielzahl an Beeinträchtigungen verursachen kann, ist es wichtig, dass die Symptome erkannt und betroffene Mutter-Kind-Paare zu den richtigen Ansprechpartnern weitergeleitet werden.
Adenotomie (Nasenrachenmandel, Polypenentfernung)
Im Nasenrachen befindet sich die Nasenrachenmandel (Adenoide, im Volksmund Polypen genannt, sind eigentlich keine Polypen, sondern lymphatisches Gewebe, aus dem z.B. auch die Gaumenmandeln oder der Blinddarm besteht). Da das Immunsystem bei kleineren Kindern erst noch geprägt wird, ist das lymphatische Gewebe sehr aktiv und daher die Nasenrachenmandel oft relativ groß, aber der Nasenrachen selbst relativ klein.
Daher kommt es oft zur Nasenatmungsbehinderung mit offen stehendem Mund, Schnarchen, ständig laufender Nase, Mittelohrergüssen bis hin zur eitrigen Mittelohrentzündung. Wenn die Nasenrachenmandel den Eingang zur eustachischen Röhre blockiert, fehlt die Belüftung des Mittelohrs und die Schleimhaut produziert sterilen Schleim. Dann hören die Kinder schlechter, haben aber kaum Schmerzen. Wenn allerdings Bakterien ins Mittelohr kommen, entsteht die eitrige Mittelohrentzündung, die mit sehr starken Schmerzen verbunden ist. Bei über längere Zeit bestehenden Beschwerden dieser Art muss oft die Entfernung der Nasenrachenmandel empfohlen werden.
Dieser Eingriff erfolgt immer ambulant in Vollnarkose, d.h. man kommt morgens mit seinem Kind in die Klinik und kann am frühen Abend wieder nach Hause fahren.
Da oft Probleme im Mittelohrbereich im Vordergrund stehen, wird im gleichen Eingriff meist auch ein Schnitt ins Trommelfell gemacht (Parazentese) und bei Notwendigkeit ein Paukenröhrchen eingesetzt.
Tonsillotomie: Mandelteilentfernung bei Kindern
Bei Kindern kommt es häufiger, aus den gleichen Gründen wie bei der Nasenrachenmandel (Adenotomie) schon beschrieben, zur Vergrößerung auch der Gaumenmandeln. Dies kann zu Problemen bei der Nahrungsaufnahme bis hin zu Schnarchen und sogar Atemaussetztern während des Schlafes führen.
Da man den Gaumenmandeln eine Bedeutung während der Immunprägung zuschreibt, möchte man die Mandeln nicht vollständig entfernen, aber die durch die Größe der Mandeln entstehenden Beschwerden beseitigen. Deshalb entfernt man unter Verwendung der Radiofrequenztherapie schonend und mit geringer Narbenbildung ca. 60 % des Mandelgewebes.
Coblation-Tonsillektomie
Die Coblation-Tonsillektomie ist ein modernes Operationsverfahren zur Entfernung der Gaumenmandeln (Tonsillen). Coblation (Cold Ablation) ist ein Verfahren, das nicht auf Hitzeabstrahlung, wie z.B. bei einem Laser, beruht. Hier fließt der Strom der Radiofrequenzenergie nicht direkt durch das Gewebe, sondern über ein spezielles Medium, meist Salzlösung, wodurch um die Einmalsonde herum ein ganz eng begrenztes Plasmafeld entsteht. Dabei entstehen Temperaturen von 40 ° – 70 °C. Das umliegende Gewebe wird geschont, so dass nach der Operation deutlich weniger Entzündung, geringere Schmerzen und Schluckbeschwerden auftreten.
Die Coblation-Tonsillektomie hat gegenüber der konventionellen Operationstechnik folgende Vorteile:
Während der Operation
- Geringere Gewebsschädigung
- Minimaler Blutverlust während der Operation
- Schutz vor Übertragung von Erkrankungen durch schwierig abzutötenden Krankheitserreger durch Verwendung einer Einmalsonde
Nach der Operation
- Geringere Schmerzen und Schluckbeschwerden
- Selteneres Auftreten von Wundinfektionen
- Geringerer postoperativer Einsatz von Schmerzmitteln und Antibiotika
- Geringeres Nachblutungsrisiko
- Schnellere Wundheilung
- Kürzerer Krankenhausaufenthalt
Die Operation wird unter Vollnarkose mit optischen Vergrößerungshilfen durchgeführt. Das gewährleistet eine nahezu blutungsfreies Entfernen der Mandeln. Das Risiko einer Nachblutung ist sehr gering. Die Operationswunde ist in der Regel bereits nach ca. zwei Wochen nahezu vollständig verheilt.
Tonsillektomie: Entfernung der Mandeln
Als Tonsillektomie bezeichnet man die vollständige operative Entfernung der Gaumenmandel durch das Ausschälen aus ihrer Kapsel.
Die Gaumenmandeln sind Teil des lymphatischen Rachenringes. Durch die intensive Auseinandersetzung mit den Fremdstoffen der Umwelt ist das Mandelgewebe in der Kindheit als Teil der körpereigenen Abwehr häufig von Infektionen betroffen. Vor allem bei einer durch Bakterien bedingten Entzündung, der so genannten Angina (tonsillaris), kommt es dabei zu erheblichen Schluckbeschwerden verbunden mit Fieber und anderen Allgemeinsymptomen. Außerdem können durch die Bakteriengifte Folgeerkrankungen am Herzen, an den Gelenken oder an den Nieren auftreten. Eine weitere Komplikation der Mandelentzündung stellt der Mandelabszess dar. Treten drei oder mehr Episoden von akuten Mandelentzündungen pro Jahr auf oder wurde eine Folgeerkrankung diagnostiziert, sollte geprüft werden, ob die Gaumenmandeln entfernt werden sollten.
Die Operation selbst dauert im Durchschnitt etwa 30 Minuten. Dennoch darf die OP auf keinen Fall unterschätzt werden! Die Nachblutungsrate liegt bei 7 %. Außerdem ist die Wundheilung im Rachen schmerzhaft. Im Normalfall ist man nach der Mandelentfernung etwa 14 Tage krankgeschrieben. Größere körperliche Anstrengungen oder Sport sollten sogar drei Wochen nach der OP warten.
Tonsillektomie (Mandelentfernung) immer in Vollnarkose, Klinikaufenthalt ca. 6 Tage
Speichelsteinentfernung der großen Speicheldrüsen über den Mundraum
Die großen Speicheldrüsen sind die Ohrspeicheldrüse (Glandula parotidea) und die Unterkieferspeicheldrüse (Glandula submandibularis). In den Ausführungsgängen dieser Drüsen (Wange und unter der Zunge) können sich Kristalle oder Steine bilden, die über die Zeit größer werden und den Abfluss des Speichels behindern können. Dies führt dann zu Schwellung der Drüsen und zu Schmerzen, vor allem beim Essen.
Wenn der Stein vom Mundraum aus zu erreichen ist, kann man bei lokaler Betäubung den Ausführungsgang selbst eröffnen und den Stein entfernen. Dieser Eingriff ist unsteril und kann daher ambulant durchgeführt werden. Wenn der Stein nah der Drüse selbst, also nicht im Ausführungsgang ist, kann man ihn nicht mehr vom Mundraum aus entfernen und muss daher im Zweifelsfall die ganze Drüse entfernen. Dazu mehr unter den Eingriffen am Hals.
Entfernung von Tumoren im Mund- und Rachenraum
Bei gutartigen Tumoren erfolgt die Entfernung meist bei lokaler Anästhesie und per Radiofrequenztherapie (dann ist meist keine Naht notwendig). Bei größeren Befunden oder ungünstiger Lage kann eine Vollnarkose notwendig sein. Bei wahrscheinlich bösartigen Tumoren wird erst eine Probe in lokaler Betäubung entnommen und zum Pathologen geschickt.
Kehlkopf-OP
Panendoskopie
Bei einer Panendoskopie in der HNO-Heilkunde handelt es sich um eine umfassende Untersuchung der oberen Atem- und Speisewege in Vollnarkose. Dabei erfolgt eine Inspektion der Schleimhäute des Mund-, Rachen- und Kehlkopfes, sowie der Speiseröhre (Ösophagus), der Luftröhre (Trachea) und der Bronchien.
In vielen Fällen dient die Untersuchung dem Auffinden eines Tumors, möglicher Rezidive eines Primärtumors oder der frühen Erkennung eines Zweittumors. Eine Panendoskopie erfolgt häufig als Kontrolluntersuchung einige Zeit nach einer Strahlen- oder Chemotherapie.
Der Eingriff erfolgt stationär (2-3 Tage), bereits am gleichen Tag nach dem Eingriff kann man wieder leichte Kost zu sich nehmen.
Mikrolaryngoskopie (Operation am Kehlkopf)
Bei der Mikrolaryngoskopie wird mit dem Mikroskop der Kehlkopf eingesehen und krankhafte Prozesse können so exakt und unter Schonung des gesunden Gewebes mit speziellen Instrumenten entfernt werden. Wenn nötig kann ein CO2-Laser verwendet werden.
So können Stimmbandpolypen, Zysten, Stimmbandknötchen, Reinke-Ödem, Papillome und andere Prozesse im Bereich des Kehlkopfes, der Stimmbänder, des Zungengrundes und des Sinus piriformis entfernt werden. Bei Verdacht auf eine bösartige Erkrankung werden Proben genommen, um die Diagnose stellen zu können. Erst wenn der Pathologe die Diagnose bestätigt, kann das weitere Vorgehen besprochen werden.
Die Operation erfolgt immer mit Vollnarkose, Klinikaufenthalt ca. 3-4 Tage
Unterfütterung bei einseitiger Stimmlippenparese
Die einseitige Stimmlippenparese (z.B. nach Schilddrüsenoperationen) hat häufig eine signifikante Reduktion der Lebensqualität aufgrund von Heiserkeit sowie Aspiration zur Folge. Aktuelle Studien zeigen, dass eine frühe Augmentation (Unterfütterung) der gelähmten Stimmlippe mit einem resorbierbaren Material (Radiesse, Renu Voice, Vox implants, Aquamid) zusätzlich zur Stimmübungsbehandlung die Lebensqualität der Patienten direkt verbessert. Für die Beatmung während der Augmentation ist keine Intubation notwendig, hier wird ein sogenannte „JET-Ventilationssystem“ verwendet, welches einen freien Überblick über die gesamte Kehlkopfebene ermöglicht. Außerdem verwendet man moderne 3D-Endoskope, welche eine exzellente Tiefenschärfe und eine dreidimensionale Darstellung des Kehlkopfes bieten.
Klinikaufenthalt: 1 – 2 Tage
Umfassende präoperative Diagnostik sowie postoperative follow-up Untersuchungen in unserer Spezialpraxis gewährleisten eine optimale Qualitätskontrolle.
Nasen-OP
Nasenscheidewand-Korrektur (Septumplastik)
Die Nasenscheidewand ist die Trennwand in der Nase, die die rechte Seite von der linken trennt.
Ursache für eine stärkere Behinderung der Nasenatmung kann unter anderem eine Schiefstellung der Nasenscheidewand sein. Diese kann durch ein Trauma wie z.B. einen Sturz auf die Nase oder aber auch ohne erkennbaren Grund durch asymmetrisches Wachstum verursacht sein. Zur Verbesserung der Nasenatmung lässt sich die Nasenscheidewand operativ korrigieren. Dieser operative Eingriff wird häufig in Kombination mit einer Verkleinerung der unteren Nasenmuscheln durchgeführt.
Bei einer Operation der Nasenscheidewand werden schief in der Nase liegende Anteile des Knorpels und des Knochens der Nasenscheidewand gerichtet und mittig wieder aufgestellt.
Nach der Operation wird eine Tamponade in jedes Nasenloch eingelegt, die in der Regel am ersten Tag nach der Operation entfernt werden kann. Weiterhin werden Stützfolien an die Nasenscheidewand angepasst, die nach einer Woche entfernt werden können.
OP erfolgt in Vollnarkose, etwa 4 Tage Klinikaufenthalt
Muschelchirurgie (Nasenschwellkörper)
Verkleinerung bzw. Schrumpfung der Nasenschwellkörper (Nasenmuscheln, Concha inferior) bei chronischer Nasenatmungsbehinderung mittels Radiofrequenztherapie (Applikation durch Spezialnadeln ohne größere Verletzung der Schleimhaut, es werden die Blutgefäße im Schwellkörper verödet, dadurch schrumpft dieser und schwillt auch nicht mehr so stark an).
Nur in sehr extremen Fällen ist eine Verkleinerung der Schwellkörper durch Herausschneiden von ganzen Teilen des Schwellkörpers notwendig. In vielen Fällen ist die alleinige Radiofrequenztherapie der Schwellkörper ausreichend und eine Septumplastik kann vermieden werden. Dies muss im Einzelfall besprochen und entschieden werden.
OP ohne Septumplastik erfolgt ambulant bei lokaler Betäubung.
Nasen-OP: Häufig gestellte Fragen
Was sollte vor der Nasenkorrektur beachtet werden?
Zwei Wochen vor der Operation sollten keine Blutverdünner wie z. B. Aspirin, Marcumar, etc. eingenommen werden.
Wie lange dauert der Aufenthalt in der Klinik nach einer Rhinoplastik?
Typischerweise ist der Eingriff mit einer stationären Behandlung von 3-5 Tagen verbunden.
Wie lange dauert die Operation bei einer Nasenkorrektur?
Operationsdauer: 60-100 Min.
Werden Narben im Gesicht sichtbar sein?
Die spezielle Operationstechnik erfolgt meist durch die Nasenlöcher, somit sind keine äußeren Narben sichtbar.
Sind Schwellungen im Gesicht nach der Operation normal?
Wenn Schwellungen im Gesicht nach einer Rhinoplastik auftreten, brauchen Sie nicht beunruhigt zu sein. Normalerweise verschwinden die Schwellungen selbständig nach 2 Wochen.
Wann darf ich nach einer Nasenkorrektur die Haare wieder waschen?
Wir empfehlen Ihnen, nach Nasenkorrekturen 1 Woche abzuwarten, bevor sie die Haare waschen, damit der Nasengips nicht befeuchtet wird.
Wie lange dauert die Arbeitsunfähigkeit nach einer Nasenkorrektur?
Nach 2 bis 3 Wochen sind Sie wieder arbeits- und gesellschaftsfähig.
Wann darf ich nach der Nasenkorrektur wieder Sport treiben?
Körperliche Anstrengung sollte in den ersten 3 Wochen vermieden werden, da die Nase dadurch anschwellen kann. In der Phase nach der Operation sollte das Gewebe geschont werden. Ab der 3. Woche nach der Nasenkorrektur kann wieder mit dem Jogging begonnen werden. Schwimmen ist nach 4 Wochen erlaubt, Ballsportarten nach 6 Wochen.
Welche Risiken sind mit einer Rhinoplastik verbunden?
Trotz größter Sorgfalt können während oder nach dem Eingriff Komplikationen eintreten, über die wir Sie informieren wollen:
- Schwellungen und Blutergüsse an Nase, Wangen und Augenlidern können nach jeder Nasenoperation auftreten und behandelt werden.
- Nachblutungen sind selten und in den meisten Fällen problemlos. Nur selten ist eine operative Blutstillung notwendig.
- Infektionen der Weichteile, des Knochens oder der Knorpel kommen nur im Einzelfall vor. In diesem Fall ist dann eine medikamentöse Behandlung (z.B. mit Antibiotika) oder eine Nachoperation erforderlich.
- Gefühlsstörungen, vor allem im Bereich der Nasenspitze, lassen sich in der Regel nicht vermeiden, da bei der Operation oft kleinste Nerven durchtrennt werden müssen. Diese bilden sich allerdings nach einigen Wochen fast immer zurück.
Sie werden postoperativ von uns weiter betreut und wir stehen Ihnen jederzeit bei Fragen zur Verfügung.
OP bei Schnarchen und Schlafapnoe (OSAS)
Operative Therapie bei Schlafapnoe
Prinzipiell sollten nur operative Maßnahmen erwogen werden, wenn Behandlungsversuche mit CPAP/BiPAP fehlgeschlagen sind! Des Weiteren sollte im Vorfeld eine diagnostische Schlafendoskopie erfolgen, um eine eindeutige und präzise Indikation zu stellen.
Es gibt unterschiedliche operative Therapieansätze, die wissenschaftlich validiert sind. Allerdings muss konstatiert werden, dass alle operativen Maßnahmen insgesamt betrachtet den Betroffenen nur eine Beschwerdebesserung von durchschnittlich 30 % bringt.
Wenn Sie beabsichtigen, sich aufgrund Ihrer Schlafapnoe operieren zu lassen, hilft Ihnen das Team um Dr. Woltersdorf gerne dabei, Ihre Heilungschancen individuell zu ermitteln. Dabei sind die unterschiedlichen OP-Methoden jeweils zu berücksichtigen, um die jeweiligen Chancen und Risiken für Sie persönlich abzuschätzen. Sollten Sie also mit der CPAP-/BiPAP-Anwendung nicht zurechtkommen, begleiten wir Sie gerne professionell bei der Auswahl der für Sie geeigneten Behandlungsmethode.
Beurteilung des Operationserfolges bei Schlafapnoe
Gerne helfen wir Ihnen, den Operationserfolg unter Berücksichtigung Ihrer individuellen Ausgangsparameter abzuschätzen.
Voraussetzung für solche Beurteilungen sind:
- Sie haben detaillierte Ergebnisse einer Untersuchung im Schaflabor vorliegen
- Die Untersuchung wurde nach den geltenden AASM-Kriterien durchgeführt (American Academy of Sleep Medicine)
- Die Untersuchung wurde nach den geltenden AASM-Kriterien manuell ausgewertet
Gaumensegelplastik (Uvulopalatopharyngoplastie, UPPP)

Bei diesem Verfahren wird schlaffes Gewebe aus dem Nasen-Rachen-Raum entnommen. Für Patienten/innen mit mehr als 15 Atemstillständen pro Stunde Schlaf (Apnoe-/Hypopnoeindex) ist die UPPP nicht zu empfehlen. Viele Patient/innen fühlen sich nach der OP subjektiv besser, doch ob der chirurgische Eingriff tatsächlich erfolgreich war und somit die gefürchteten Folgeschäden der Schlafapnoe künftig sicher ausgeschlossen werden können, ist nur anhand einer erneuten Messung objektiv zu überprüfen. Grundsätzlich müssen sich die Patienten/innen auf starke postoperative Schmerzen (ca. zwei Tage nach der OP einsetzend) einstellen, die bis zu 14 Tage anhalten können.
Multilevel Radiofrequenztherapie
Wie unter Schnarchen (Rhonchopathie) erläutert, handelt es sich bei diesem Eingriff um eine minimalinvasive Technik. Es wird mit jeweils speziellen Nadeln an verschiedenen Stellen Radiofrequenzenergie appliziert, um eine Schrumpfung und Versteifung des Gewebes zu erreichen.
Man unterscheidet folgende Methoden:
- RAUP Radiofrequenz-assistierte Uvuloplastik: Schrumpfung von Gewebe durch Radiofrequenzenergie
- RFA Radiofrequenzablation: Methode zur lokalen Zerstörung/Abtragung von Gewebe
- RFT/RFIT Radiofrequenztherapie: Straffung von Gewebe (z.B. des hinteren Gaumenbereiches)
Die Nadeln sind dünner als z.B. eine Nadel, mit der man Blut abnimmt. Man behandelt hiermit den Zungengrund, das Gaumensegel im muskulären Anteil und die Nasenschwellkörper.
Der Eingriff dauert nur etwa 15 Minuten, daher kann man diese OP ambulant bei lokaler Betäubung durchführen.
Neurostimulation durch Zungenschrittmacher
Bei der Neurostimulation wird ein Schrittmacher implantiert, der den Zungenmuskel während des Schlafes einseitig in Abhängigkeit von der Einatmung nach vorn bewegt und so die Atemwege öffnet. Es bedarf einer gründlichen schlafmedizinischen Untersuchung, um die Erfolgschancen dieser Methode beurteilen zu können.
Nasennebenhöhlen-OP
Endoskopische OP der Nasennebenhöhlen
Häufigste Ursache einer chronischen bzw. chronisch rezidivierenden (immer wieder auftretenden) Nasennebenhöhlenentzündung (Sinusitis) ist eine anatomische Enge der natürlichen Zugänge zu den Nasenebenhöhlen. Die Schleimhaut in den Nebenhöhlen braucht Belüftung.
Ziel der Nasenenebenhöhlenchirurgie ist daher, die Optimierung der Anatomie bzw. die zurückhaltende, aber effiziente Erweiterung der natürlichen Belüftungswege der Nasenenebenhöhlen. Im Gegensatz zu früheren Ansätzen hat man erkannt, dass die Flimmerhärchen (Zilien) auf der Schleimhaut essentiell für eine natürliche Selbstreinigung der Nebenhöhlen sind. Deshalb ist es kontraproduktiv, möglichst viel Schleimhaut zu entfernen, sondern im Gegenteil geboten, möglichst viel Schleimhaut zu erhalten. Daher spricht man von minimalinvasiver Technik.
Anhand der individuellen anatomischen Verhältnisse, welche in einer Computertomographie (CT) beurteilt werden können, wird entschieden, welche Bereiche (Kieferhöhle, Siebbein, Stirnhöhle, Keilbeinhöhle) operiert werden müssen. Bei Patienten mit Polypen in Nase und Nebenhöhlen muss bedacht werden, dass man zwar die Polypen operativ entfernen kann, die Veranlagung des Patienten zur Bildung der Polypen aber nicht beeinflussen kann. In solchen Fällen kann man nicht sicher beurteilen, ob und wann die Polypen wiederkommen werden.
Deshalb operiert man eher spät bzw. erst, wenn der Leidensdruck der Patienten hoch wird und konservative Methoden nicht mehr helfen.
OP immer mit Vollnarkose, ca. 4 Tage Klinikaufenthalt
Ballon Sinuplastik
Dies ist eine neue Methode, die besonders in der Stirnhöhlen-Chirurgie empfehlenswert ist. Wie oben erwähnt, kommt es ja auf den freien Zugang an. Die Stirnhöhle hat meist einen eher rundlichen Zugang. Deshalb neigt bei Verletzung der Schleimhaut dieses Zuganges die Narbe oft zu einer konzentrischen Schrumpfung und daher erneuten, diesmal narbigen Verengung.
Die Ballon-Sinuplastik ist die gleiche Technik wie bei Kathetertechniken der Blutgefäße. Es wird ein dünner Führungsdraht (Katheter) in die Stirnhöhle vorgeschoben. Entlang dieses Drahtes wird ein Ballon in den Zugangsbereich der Stirnhöhle geschoben und dann der Zugang durch Luftdruck aufgedehnt. Vorteil: Die Schleimhaut wird so gut wie nicht verletzt und dadurch narbige Verengungen nahezu ausgeschlossen. Nachteil: Selten verengt sich der Zugang trotzdem wieder und man muss den Eingriff wiederholen.
Die Ballon-Sinuplastik ist keine Leistung der gesetzlichen Krankenkassen.
Im Bereich der Kieferhöhlen, Keilbeinhöhlen und der Siebbeine hat die Ballon-Sinuplastik meines Erachtens nach keinen Vorteil gegenüber der konventionell endoskopischen Technik.
Ohr-OP
Cochlea-Implantat (CI)
Im Rahmen einer Operation wird ein kleiner Elektrodenträger in die Hörschnecke des Innenohrs eingesetzt. Dadurch werden die erkrankten Sinneszellen umgangen, so dass der Hörnerv direkt gereizt wird. Mit der Operation allein ist es aber nicht getan. Nach der Operation beginnt ein längerfristiger Prozess, in dem das Cochlea Implantat in kleinen Schritten an die individuellen Hörsituationen angepasst wird und der Patient lernen kann, damit zu hören.
Die ersten Entwicklungen fanden in den 1970er Jahren statt. Das erste CI in Deutschland wurde schon 1984 von Prof. Dr. Dr. Lehnhard (Medizinischen Hochschule Hannover) eingesetzt.
Dr. med. Woltersdorf arbeitete von 2006 bis 2009 an der Klinik für Phoniatrie und Pädaudiologie der Medizinischen Hochschule Hannover, die international bekannt ist für das weltweit größte Cochlea-Implantations-Programm zur Versorgung von schwerhörigen und gehörlosen Patienten.
In Sachsen kann das Sächsische Cochlear Implant Centrum – SCIC | www.uniklinikum-dresden.de/… in Dresden auf die größten Erfahrungen mit der Innenohrprothese verweisen. Wir arbeiten eng mit dem SCIC zusammen.
Tympanoplastik und hörverbessernde Prothesen (TORP/PORP)
Hörverlust und Schäden am Mittelohr können die Lebensqualität erheblich beeinträchtigen. Moderne medizinische Verfahren, wie die Tympanoplastik sowie hörverbessernde Operationen wie TORP (Total Ossicular Replacement Prosthesis) und PORP (Partial Ossicular Replacement Prosthesis), bieten jedoch wirksame Lösungen. Diese Eingriffe zielen darauf ab, das Trommelfell und die Gehörknöchelchenkette zu rekonstruieren, um eine bessere Schallübertragung und somit verbessertes Hören zu ermöglichen.
Was ist eine Tympanoplastik?
Die Tympanoplastik ist ein chirurgischer Eingriff zur Rekonstruktion des Trommelfells und/oder der Gehörknöchelchen (Hammer, Amboss, Steigbügel). Diese Strukturen sind entscheidend für die Schallübertragung vom äußeren Ohr ins Innenohr. Ist das Trommelfell oder die Ossikelkette beschädigt, kann eine Tympanoplastik das Gehör wiederherstellen.
Rekonstruktion der Ossikelkette
Falls auch die Ossikelkette beschädigt ist, liegt das Hauptziel darin, die Verbindung zwischen Hammergriff und Steigbügelplatte wiederherzustellen. Abhängig von den verbleibenden und funktionstüchtigen Strukturen stehen verschiedene Techniken zur Verfügung. Die exakte Positionierung der Prothesen erfordert viel chirurgisches Geschick, da kleinste Veränderungen die Schallübertragung stark beeinflussen können.
Nach der Tympanoplastik gilt ein Schneuzverbot für mindestens zwei Wochen, damit sich die Prothesen stabilisieren können.
PORP und TORP: Hörverbessernde Prothesen
Die PORP- und TORP-Operationen konzentrieren sich darauf, die Schallübertragung im Mittelohr durch den Einsatz von Prothesen wiederherzustellen, wenn die Gehörknöchelchen beschädigt oder zerstört sind.
Was sind PORP und TORP?
- PORP wird verwendet, wenn nur ein Teil der Ossikelkette beschädigt ist. Diese Prothese verbindet die intakten Teile der Gehörknöchelchen und stellt so den Schallfluss wieder her.
- TORP ersetzt die gesamte Gehörknöchelchenkette, wenn sowohl Amboss als auch Steigbügel beschädigt sind. Diese Prothese stellt die Schallübertragung vom Trommelfell direkt zum Innenohr wieder her.

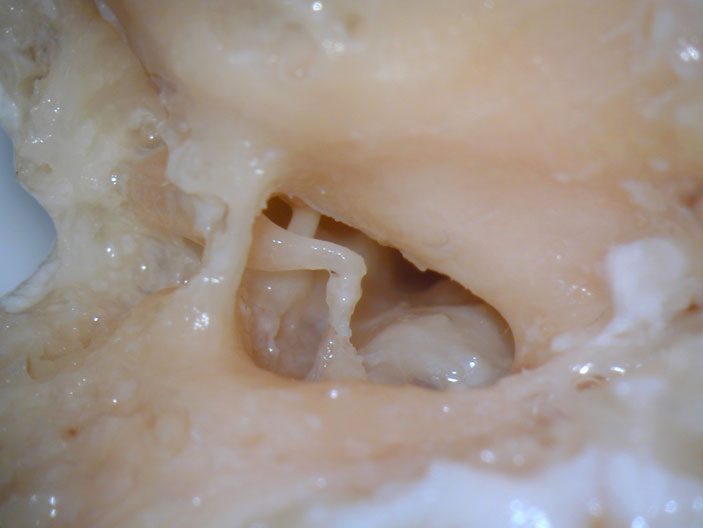
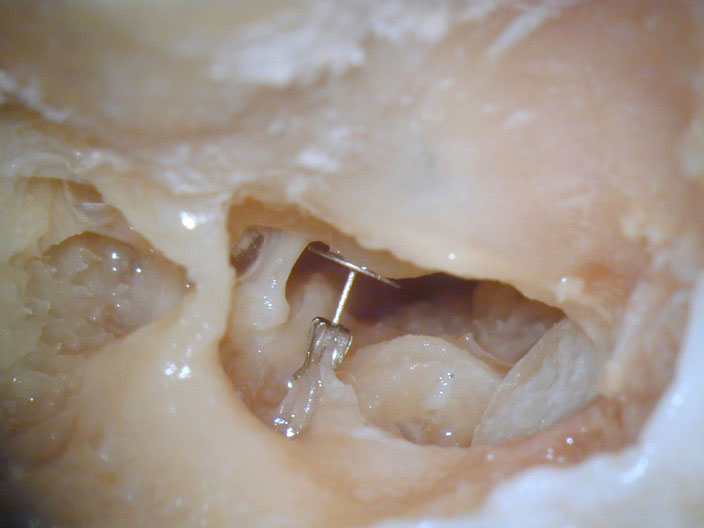
Indikationen für Hörverbessernde Prothesen
- Chronische Mittelohrentzündungen: Langanhaltende Infektionen können die Gehörknöchelchen zerstören.
- Cholesteatom: Ein gutartiger Hauttumor im Mittelohr, der Knochen erodiert.
- Verletzungen: Traumatische Schädigungen der Gehörknöchelchenkette.
- Angeborene Fehlbildungen: Defekte oder fehlende Gehörknöchelchen.
- Otosklerose: Versteifung des Steigbügels durch Knochenwachstum.
Terminvereinbarung: Sollten Sie oder ein Angehöriger unter Hörverlust leiden, vereinbaren Sie einen Termin in unserer Praxis Dr. med. Woltersdorf & Coll., um die beste Behandlungsoption für Sie zu finden.
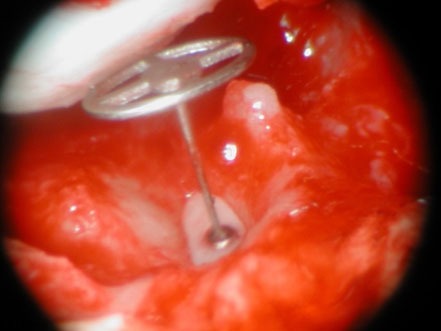
Stapesplastik (Steigbügelprothese)
Bei Otosklerose: Entfernung des versteiften/verknöcherten Steigbügels und Wiederherstellung des Hörvermögens durch Einsatz einer Steigbügelprothese, welche am Amboss befestigt wird.
OP kann in lokaler Betäubung oder in Vollnarkose erfolgen, Klinikaufenthalt ca. 4 Tage
Gehörgangsplastik (äußerer Gehörgang)
Entfernung von entzündetem Gewebe und Erweiterungsplastik des äußeren Gehörganges bei Gehörgangsexostosen oder anderweitig verengtem Gehörgang bis hin zum Gehörgangscholesteatom.
OP erfolgt in Vollnarkose, Klinikaufenthalt ca. 4 Tage
Parazentese und Paukenröhrchen (Mittelohrbereich)
Die meisten aller Probleme im Mittelohrbereich entstehen primär durch eine sogenannte Belüftungsstörung. Die eustachische Röhre verbindet den Nasenrachen mit dem Mittelohr und ist meist verschlossen. Nur beim Schlucken, Kauen und Gähnen geht sie auf und es kommt Luft ans Mittelohr (das bemerkt man beim Höhenwechsel oder im Flugzeug, dagegen hilft Kaugummi kauen, Bonbons lutschen oder gähnen). Wenn die Mittelohrschleimhaut gar keinen Luftkontakt bekommt weil die eustachische Röhre nicht funktioniert, dann produziert sie einen sterilen Schleim. Man hört dann schlechter, es verursacht aber zunächst keine Schmerzen.
Bei Kindern ist die Ursache meist eine zu große Nasenrachenmandel (Rachenmandelhyperplasie, im Volksmund Polypen genannt). Bei Erwachsenen ist die häufigste Ursache eine Viruserkältung mit Schnupfen, bei der die Schwellung auf die eustachische Röhre übergreift. So eine Belüftungsstörung kann aber auch anatomische Gründe haben bzw. veranlagungsbedingt und dauerhaft sein. Wenn dann noch Bakterien dazu kommen, entsteht die eitrige Mittelohrentzündung, welche dann zu sehr starken Schmerzen führt. Diese Probleme entstehen nur dann, wenn das Mittelohr nicht genug Luftkontakt bekommt.
Die Parazentese mit Paukenröhrchen- oder Paukendrainageneinlage dient dazu, bei ungenügender Belüftung des Mittelohres über die eustachische Röhre die Luft über eine Öffnung im Trommelfell ins Mittelohr zu leiten. Das Paukenröhrchen wird nur dann verwendet, wenn eine Belüftung über einen längeren Zeitraum (meist 3-6 Monate) notwendig wird, da der Schnitt der Parazentese ohne Paukenröhrchen innerhalb weniger Tage wieder zuheilt und das Trommelfell dann wieder keine Luft durchlässt.
Ambulanter Eingriff, bei Kindern mit Vollnarkose, bei Erwachsenen mit lokaler Betäubung.
Cholesteatom Operation
Bei der Operation wird in erster Linie angestrebt, das Cholesteatom zu entfernen und den lästigen Ausfluss aus dem Ohr einzudämmen. Ist die Gehörknöchelchenkette betroffen, wird als zweites Ziel angestrebt, die normale Funktion der Gehörknöchelchenkette wiederherzustellen. Dies kann man heutzutage mit modernen Implantaten aus Titan (sog. Tympanoplastik) erreichen. Diese sind besonders leicht (Gewicht etwa 4 mg) und zeichnen sich durch hervorragende Schallübertragung aus.
Die Operation erfolgt in zwei Schritten. Man kann sich das ähnlich vorstellen wie bei Karies im Bereich der Zähne. Die Knocheneiterung wird operativ entfernt. Dies erfolgt mit speziellen Bohrern unter Vollnarkose. Um in den entsprechenden Bereich zu kommen, ist ein Schnitt hinter der Ohrmuschel oder am vorderen Gehörgangseingang notwendig. In der ersten Operation wird das Cholesteatom entfernt und in der zweiten Operation (sog. „Second-Look-Operation“) wird geprüft, ob das Cholesteatom komplett entfernt worden ist. Während dieser zweiten Operation erfolgt der Gehöraufbau, also die Wiederherstellung der Gehörknöchelchenkette.
Bei ausgedehntem Cholesteatom wird eine sog. „Radikalhöhle“ (oder „offene Mastoidhöhle“) angelegt, so dass eine gemeinsame größere Höhle aus Gehörgang, Warzenfortsatz und Mittelohr resultiert.
Nachsorge
Die Entlassung aus der Klinik erfolgt wenige Tage nach der Operation.
Die Hautfäden am Ohr werden zwischen dem fünften und siebten Tag entfernt. Die in den Gehörgang eingelegte Ohrtamponade wird drei Wochen nach der Operation in unserer Praxis entfernt. Dies erfolgt problemlos ohne Betäubung.
Drei Wochen nach der Operation darf kein Wasser und keine Seife an das operierte Ohr.
Um sicher zu stellen, dass keine weitere Entzündung auftritt, sollten Folgeuntersuchungen auch in einem längeren Zeitraum nach der Operation durchgeführt werden.
Ein Cholesteatom ist eine ernste, aber behandelbare Erkrankung, welche nur von einem Spezialarzt diagnostiziert und therapiert werden kann.
Ohrenkorrektur (Otoplastik)
Es gibt verschiedene Gründe für eine Ohrenkorrektur. Abstehende Ohren ist die mit Abstand häufigste Fehlbildungen der Ohren. Sie entstehen durch eine angeborene asymmetrische Entwicklung einzelner Ohrknorpelelemente.
Eine Ohrenkorrektur, medizinisch Otoplastik genannt, dient dazu, abstehende Ohren („Segelohren“) anzulegen. Sie sollte erst durchgeführt werden, wenn das Wachstum des Ohres abgeschlossen ist – in der Regel nach dem 5. Lebensjahr. So bleiben dem Kind Hänseleien in der Schule erspart. Die heutigen Operationsverfahren sind sehr schonend und die Ergebnisse äußerst erfolgreich. Bei abstehenden Ohren ist meist die Hautfältelung der Ohrmuschel (sog. Anthelix) entweder zu schwach ausgebildet oder sie fehlt ganz. Daher muss der Ohrknorpel operativ neu geformt und fixiert werden. Der Ohrmuschelknorpel wird durch einen verdeckten Schnitt auf der Hinterseite des Ohres freigelegt und mit speziellen chirurgischen Instrumenten ausgedünnt, bis sich der Knorpel in die gewünschte Form legt. Danach wird die Haut mit einer Naht verschlossen.
Bei Kindern bis 12 Jahren übernimmt die gesetzliche Krankenkasse in der Regel die Kosten.
Entfernung von Haut-Tumoren am Ohr und Otoplastik
Chirurgische Entfernung von Haut-Tumoren im Bereich des Ohres mit plastischer Rekonstruktion der Haut und/oder Ohrmuschel.
Diese Operation wird meist ambulant mit lokaler Betäubung durchgeführt.
Rekonstruktion des Ohrläppchens
Rekonstruktion des Ohrläppchens nach „Flesh-Tunnelung“, Entzündungen, „gerissenem“ Ohrläppchen und ähnlichen Verletzungen.
Diese Operationen können über die Krankenkasse abgerechnet werden, es entstehen Ihnen keine zusätzlichen Kosten.
Diese Operation ist ambulant mit lokaler Betäubung möglich.